Chaque jour, grâce à l’engagement de nos professionnels et des bénévoles, et à la solidarité des donneurs, nous fournissons aux établissements de santé des milliers de produits sanguins pour répondre aux besoins des patients en attente de transfusion. Nous sommes responsables des réserves nationales de ces produits et sommes les seuls à assurer cette mission vitale en France.
À quoi ça sert ?
L’EFS transforme les dons de sang en produits sanguins : globules rouges, plaquettes et plasma, qui seront qualifiés et préparés avant d’être transfusés aux patients.
Grâce au don de sang, chaque année, un million de malades sont soignés, directement via une transfusion sanguine ou indirectement par l’utilisation des médicaments dérivés du sang issus du don de plasma.
Les produits sanguins en chiffres
1
19
47%
35%
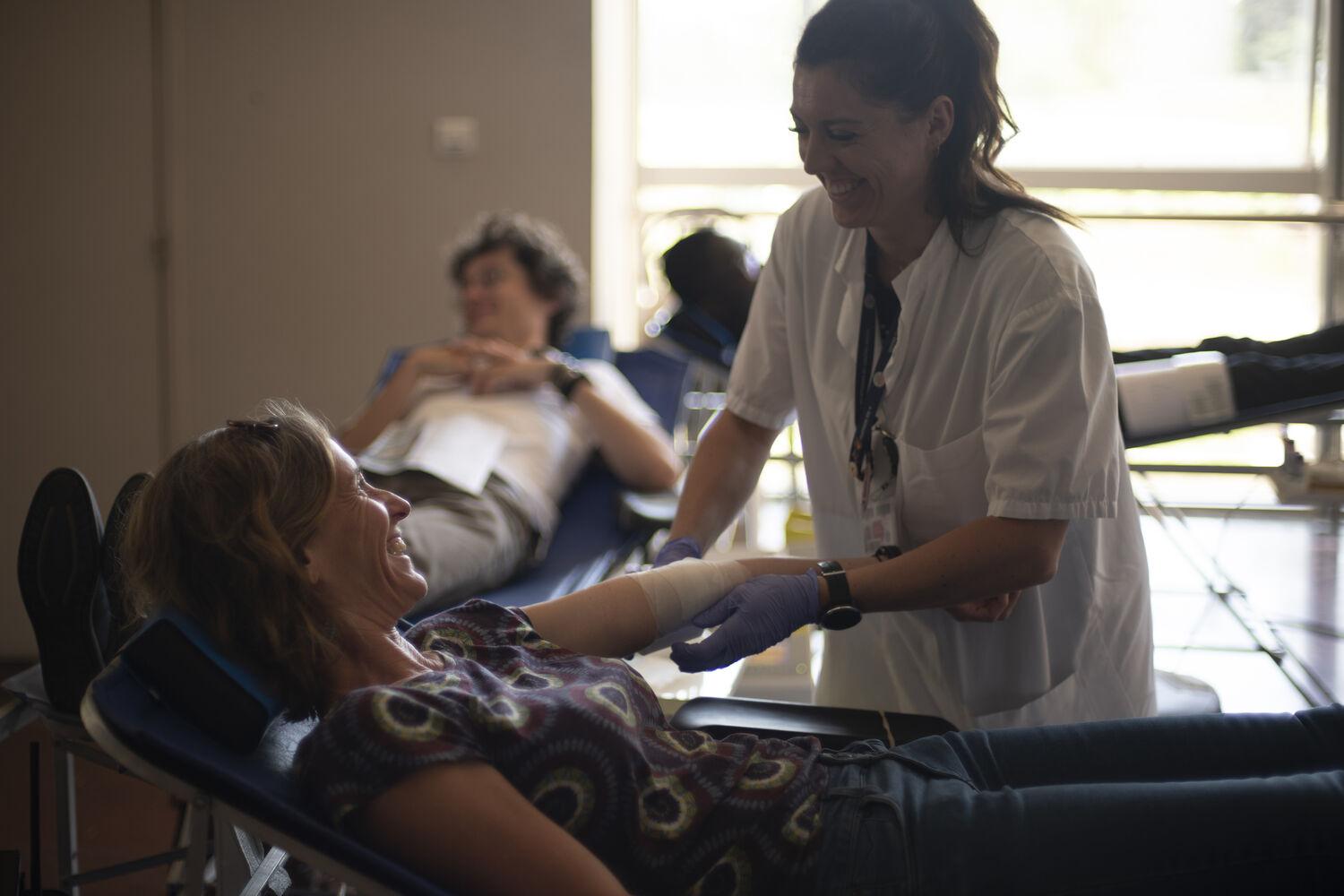
Collecter les produits sanguins
Partout en France nos équipes et les bénévoles se mobilisent dans nos maisons du don et collectes mobiles pour collecter les produits sanguins. Grâce à la générosité des donneurs, ce sont plus de 2 700 000 dons de sang, plasma et plaquettes qui sont transformés en produits sanguins. Ils serviront à soigner de très nombreux patients qui pour certains ont des besoins quotidiens.
Notre mission : permettre à chaque patient en attente d’une transfusion de bénéficier du produit sanguin dont il a besoin, peu importe son groupe sanguin et ce partout en France.
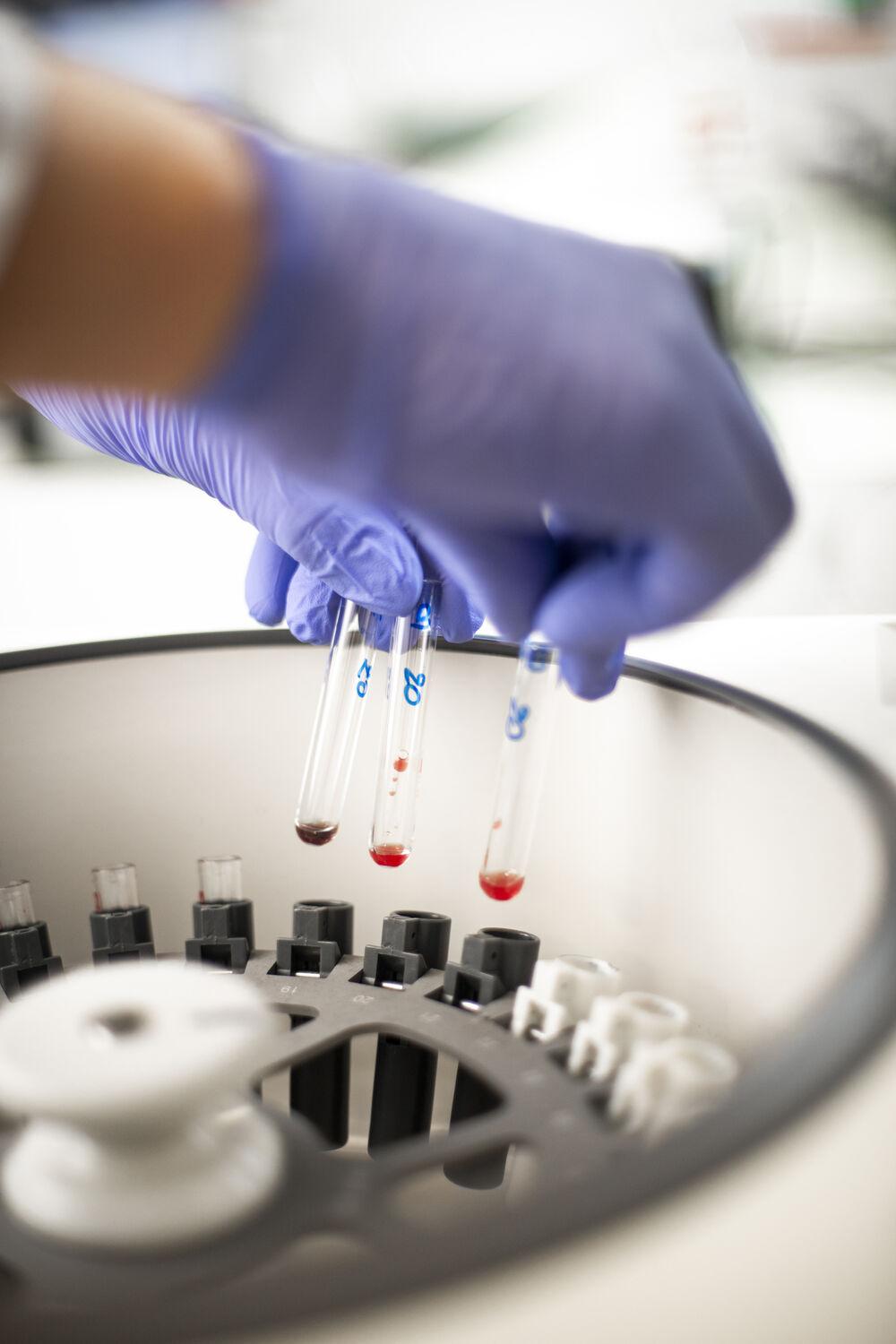
Qualifier les produits sanguins
Lors du don, l’infirmière habilitée ou l'infirmier habilité qui réalise le prélèvement recueille également des tubes-échantillons qui sont envoyés en laboratoire pour subir toute une série de tests biologiques. Pour garantir la santé et la sécurité des donneurs, comme des patients, nos équipes procèdent en effet à plusieurs types d’examens immunologiques, sérologiques et infectieux. Ils permettent notamment de rechercher la présence de virus, de bactéries ou de parasites dans le sang prélevé. C’est ce qu’on appelle la qualification biologique des dons. Elle est effectuée dans 4 laboratoires dans l'hexagone et 3 dans les DROM. Une fois les résultats de ces analyses obtenus, les produits, sécurisés par ces différents examens, sont libérés pour être distribués aux établissements de santé.

Préparer les produits sanguins
Afin de pouvoir délivrer le bon produit au bon patient, les poches issues des dons de sang sont préparées. Pour cela, les techniciens de laboratoire filtrent les poches pour retirer les globules blancs, séparent les différents composants du sang et procèdent à différentes opérations d’étiquetage, de conservation et de conditionnement. Pour qu’ils soient utilisés par les établissements de santé les dons de sangs sont séparés en 3 produits distincts : les globules rouges, les plaquettes et le plasma.

Délivrer les produits sanguins
Grâce à la qualification biologique des dons, nos équipes ont toutes les données qui vont leur permettre de mettre à disposition le bon produit, au bon moment, pour le bon patient. Concrètement, le personnel des sites de délivrance de l’EFS sélectionne les produits sanguins pour un patient sur la base d’une prescription médicale en fonction des résultats des analyses immunohématologiques. Celles-ci sont croisées avec les données issues de l’historique transfusionnel du patient. Cette étape est cruciale pour procéder à transfusion du patient en toute sécurité. Une fois sélectionné, le produit sanguin est conditionné et remis au coursier de l’établissement de santé, accompagné de documents. À partir de ce moment-là, il est considéré comme délivré et devra être transfusé dans les six heures. À l’EFS, c’est une activité spécifique appelée la délivrance.
Témoignage
Il y a deux versants dans mon métier.
Le côté immuno-hématologique, où on réalise les analyses des patients et le côté délivrance-distribution, où on choisit les produits sanguins pour transfuser les patients. C’est ce qui me plaît le plus : aider au soin des patients et interagir avec les biologistes pour connaître leur historique.
Céline Wujcicki
technicienne de laboratoire en IH-Délivrance à l’EFS de Dijon
Le conseil transfusionnel
Le conseil transfusionnel est assuré par les médecins ou pharmaciens biologistes de l’EFS.
Cette expertise, propre à notre établissement, englobe à la fois une mission d’aide personnalisée à la thérapeutique transfusionnelle et une mission de santé publique, grâce à un conseil harmonisé sur l’ensemble du territoire limitant au strict nécessaire la qualité et la quantité de produits délivrés.

Le saviez-vous ?
Afin d’adapter au mieux la prescription au patient, ou en cas de situations particulières, le praticien prescripteur peut faire appel au conseil transfusionnel assuré par l’EFS, conformément à la réglementation.

L'enjeu des groupes sanguins rares
Comme le veut sa mission de service public, l’EFS doit permettre à chaque patient, quel que soit son groupe sanguin, d’être transfusé en toute sécurité pour être soigné. Un défi quand il s’agit de malades porteurs d’un groupe sanguin dit "rare", parce que les donneurs porteurs de ces groupes sont rares aussi. Et parce qu’on ne peut transfuser ces patients avec un groupe incompatible, au risque de mettre leur santé, voire leur vie en danger.
C’est pourquoi l’EFS a structuré une filière dédiée et déploie des actions pour sensibiliser, recruter et fidéliser des donneurs de sang rare.
Notre expertise est également requise pour ces patients porteurs de groupes sanguins rares et qui peuvent avoir développé des anticorps extrêmement dangereux en transfusion. Leur prise en charge nécessite un conseil transfusionnel aiguisé, assuré par nos équipes.


